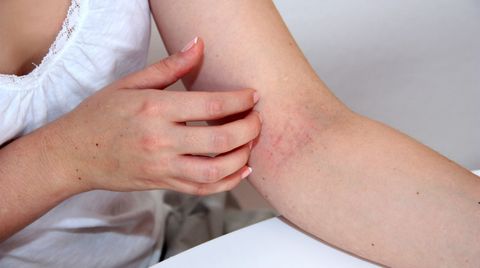
Warum jemand an Neurodermitis erkrankt, ist nicht bis ins letzte Detail erforscht. Wissenschaftler haben bislang zwar viele verschiedene Gene identifiziert, die damit zu tun haben könnten. Doch das Erbgut alleine ist es nicht, das Kinder und Erwachsene ihre Haut aufkratzen lässt. Das atopische Ekzem oder die atopische Dermatitis, wie Fachleute Neurodermitis nennen, tritt auch ohne erbliche Vorbelastung auf, daher muss es äußere Einflüsse geben. Bei vielen Menschen entwickelt sich die Erkrankung auch, wenn sie unter Stress stehen oder etwas Bestimmtes gegessen haben. Somit handelt es sich nicht um eine Erbkrankheit im klassischen Sinne.
Menschen mit Neurodermitis leiden unter ihrer eigenen Körperabwehr. Ihr überempfindliches Immunsystem reagiert auf alles Mögliche - nicht nur auf schädliche Eindringlinge, sondern auch auf Stoffe, die eigentlich harmlos sind, wie Blütenpollen oder Nahrungsmittel.
Neurodermitis bislang nicht heilbar
Meist haben die Betroffenen auch eine extrem trockene Haut, was vermutlich auf eine veränderte Zusammensetzung der Hautfette zurückzuführen ist. Die Schutzfunktion der Haut ist gestört, daher verliert diese viel mehr Feuchtigkeit als gesunde Haut. Allergene oder irritierende Substanzen können leichter eindringen, und das führt dann zu dem oft unerträglichen Juckreiz.
Zu den Dingen, die ein überempfindliches Immunsystem reizen und Neurodermitis auslösen können, gehören:
- Nahrungsmittel, Blütenpollen, Tierhaare, Kot von Hausstaubmilben
- Substanzen wie Tabakrauch, Parfüm, Konservierungsstoffe, Umweltgifte
- Stress und starke Emotionen, auch Freude oder Anspannung
- Bestimmte Textilien, zum Beispiel Wolle
- Schwitzen, falsche Reinigung der Haut
- Bestimmte berufliche Tätigkeiten, etwa in einem feuchten Milieu oder solche, bei denen der Betroffene mit viel Schmutz in Kontakt kommt
- Klimatische Faktoren wie extreme Kälte und/ oder Trockenheit, Schwüle
- Hormonelle Faktoren wie Schwangerschaft oder Menstruation
Neurodermitis ist keine Krankheit, die explizit Kinder befällt. Auch Erwachsene leiden unter der juckenden Haut, wobei die Haut bei ihnen eher schuppt, während sich bei Kindern nässende Ekzeme bilden. Unabhängig vom Alter müssen die Geplagten lernen, mit der Qual zu leben, denn heilbar ist sie nicht. Die Beschwerden lassen sich jedoch lindern - indem Sie die Auslöser meiden, die Haut entsprechend pflegen und Stress möglichst von sich fernhalten. Auch Medikamente können helfen.
Kratzen macht alles noch schlimmer
Bei Neurodermitis entwickelt sich schnell eine fatale Juck-Kratz-Spirale: Die Haut ist entzündet und juckt. Das Kratzen lindert die Qual nur kurz. Der Juckreiz kehrt wieder und ist oft stärker als zuvor, weil die Haut noch stärker geschädigt wurde - eine Spirale, die sich immer weiter hoch schraubt. Betroffene beschreiben dies als unerträglich, daher empfehlen Experten, lieber auf die betroffenen Stellen zu klopfen, statt an ihnen herumzukratzen. Zudem fährt das Immunsystem schon bei harmlosen Reizen schweres Geschütz auf: Die körpereigene Abwehr entsendet spezielle Truppen, die T-Zellen, in Richtung Haut. Dort verursachen sie eine Ausschüttung von Entzündungsbotenstoffen, etwa Histamin. Diese Botenstoffe wiederum reizen bestimmte Nervenfasern und verursachen den Juckreiz.
Das Kratzen sorgt dafür, dass immer mehr dieser Botenstoffe freigesetzt werden, mit dem Ergebnis, dass es stärker juckt. Damit verstärkt sich auch das Kratzen. Die entzündete Haut bietet schließlich Schlupflöcher für Eindringlinge: Über die aufgekratzten Stellen gelangen Chemikalien, Bakterien, Viren und Pilze leicht in den Körper, was sehr unangenehme Folgen haben kann.
Achten Sie daher darauf, die Juck-Kratz-Spirale frühzeitig zu unterbrechen. Kündigt sich ein neuer Schub an, können Sie gezielt gegensteuern - mit Medikamenten.
Symptome
Eine Neurodermitis sieht, je nachdem, ob sie ein Baby, ein Kind, einen Jugendlichen oder einen Erwachsenen befällt, sehr unterschiedlich aus. Bei Babys sind oft Gesicht, Hals, Arme und Beine mit einer gelblichen oder braunen Kruste bedeckt. Sie erinnert an verbrannte Milch, daher wird sie auch Milchschorf genannt.
Falls Sie bei Ihrem Säugling solche Stellen entdeckt haben, ist das kein Grund zur Sorge: Es muss nicht zwingend Neurodermitis sein. Ekzeme bei Säuglingen können viele Ursachen haben. Solche Hautveränderungen können einige Monate bis zwei Jahre bleiben und dann spontan abheilen. Oder sie bleiben länger bestehen. Sehr oft heilt die Krankheit in der Pubertät, einige leiden aber auch noch als Erwachsene darunter. Jungen und Mädchen sind etwa gleich häufig betroffen.
Ekzeme in Ellenbeugen und Kniekehlen
Bei Kindern treten die entzündlichen Stellen vor allem im Gesicht, an Hals und Nacken, im oberen Brustbereich und Schultergürtel, vor allem aber in den Ellenbeugen und Kniekehlen sowie am Hand- und Fußrücken auf. Doch auch dann müssen Sie als Eltern nicht befürchten, dass dies immer so bleibt.
Zwei Prozent der Erwachsenen haben Neurodermitis-Schübe. Aufgrund der wiederkehrenden Schübe verändert sich die Haut an der betreffenden Stelle mit der Zeit: Sie ist gerötet, verdickt, hat ein gröberes Hautrelief, ist trocken und schuppt.
Andere typische Merkmale bei einer Neurodermitis sind:
- Doppelte Unterlidfalten
- Trockene, schuppige Haut an Handflächen und Fußsohlen
- Ein blasses Gesicht mit Schatten unter den Augen
- Allergische Reaktionen wie tränende Augen, Heuschnupfen oder Asthma
- Eingerissene Mundwinkel und Ohrläppchen
- Im Extremfall kann die gesamte Haut von Neurodermitis betroffen sein
Diagnose
Um herauszufinden, ob Sie oder Ihr Kind unter Neurodermitis leiden, wird der Arzt Sie zunächst ausführlich nach Ihrer Familie und nach Ihren Lebensumständen befragen. Er möchte unter anderem wissen, ob Sie unter massivem Juckreiz leiden, an welcher Stelle die Hautprobleme auftreten und wie oft die Schübe kommen, ob auch ein anderes Familienmitglied an dieser Krankheit leidet und ob Sie ein Haustier haben. Nach dem Gespräch wird der Arzt Sie oder Ihr Kind untersuchen. Er wird sich dabei besonders jene Stellen am Körper anschauen, an denen ein Ekzem sitzt.
Mit speziellen Allergietests prüft der Arzt anschließend, ob bei Ihnen oder Ihrem Kind eine Allergie vorliegt. Beim so genannten Pricktest tupft er verschiedene Tropfen auf den Unterarm, in denen sich jeweils Spuren verschiedener Allergieauslöser befinden: Birkenpollen, Katzenhaare, Kot von Hausstaubmilben, Chemikalien. Anschließend ritzt er die Haut unter den Tropfen leicht an. Das Ergebnis kann der Arzt nach etwa 20 Minuten sehen: An der entsprechenden Stelle sitzt eine rote Quaddel. Ein anderer Allergietest verzichtet auf Tropfen, stattdessen gibt es ein Pflaster auf die Haut. Das ist der so genannte Epikutan- oder Patchtest.
Mit einem Bluttest kann der Arzt feststellen, ob das Immunsystem überempfindlich reagiert. Dafür nimmt er Blut ab, die Probe schickt er ins Labor. Dort wird der so genannte IgE-Test durchgeführt: Die Laborantin sucht mit speziellen Methoden nach dem Immunglobulin E (IgE). Diesen Antikörper bildet das Immunsystem immer dann, wenn der Körper beispielsweise von Würmern befallen wird. Menschen mit einem sehr sensiblen Immunsystem haben aber auch ohne Parasitenproblem sehr viel IgE im Blut. Dieser Test eignet sich vor allem für kleine Kinder, denen Sie umfangreiche Tests an der Haut nicht zumuten wollen.
Doppelgänger der Neurodermitis: Ekzeme
Was wie Neurodermitis aussieht, kann auch etwas anderes sein. Je nach Alter des Patienten kommen verschiedene Erkrankungen in Betracht, die der Arzt ausschließen sollte, bevor er Neurodermitis diagnostiziert. Dazu gehören:
- Das seborrhoische Ekzem: Es ähnelt dem Milchschorf. Auf der Haut bilden sich gelbliche, fettende Schuppen - meist an Kopf, Oberkörper und in den Achselhöhlen. Im Gegensatz zur Neurodermitis juckt dieses Ekzem meist nicht und es heilt oft ohne besonderes Zutun. Außerdem tritt es dieses Ekzem auch in der Windelregion auf - Neurodermitis nicht.
- Das allergische Kontaktekzem: Die Betroffenen reagieren überempfindlich auf bestimmte Substanzen wie Nickel, Hausstaubmilben, Tierhaare oder Kosmetika.
- Das toxisch-irritative Kontaktekzem: Dies entsteht, wenn die Haut länger oder immer wieder mit einer giftigen Substanz in Berührung kommt, etwa mit einem Lösungsmittel. Die so genannte "Windeldermatitis" bei Säuglingen zum Beispiel wird durch Ammoniak verursacht - ein Zellgift, das bei der Zersetzung des Harnstoffs im Urin entsteht.
- Das kumulativ-toxisches Kontaktekzem: Hier trocknet die Haut aus, wenn sie zu oft mit Wasser in Kontakt kommt, etwa weil die Betroffenen sich häufig die Hände waschen müssen. Die Hände platzen auf, es bilden sich Risse und Verhornungen. Zu den Betroffenen zählen zum Beispiel Frisöre, Bäcker oder Pflegepersonal.
- Eine Kombination verschiedener Kontaktekzeme: Wenn etwa die Haut bereits geschädigt ist, kann es leichter zu einer Sensibilisierung kommen, weil die Haut ihre Schutzfunktion nicht mehr ausüben kann. Betroffene, zum Beispiel Pflegepersonal, reagieren dann eher auf Allergene oder reizende Substanzen.
- Die Krätze: Dann juckt es vor allem an den Handgelenken, in den Falten zwischen den Fingern oder Zehen, bei Erwachsenen oft auch im Genitalbereich.
Daneben gibt es weitere, zum Teil sehr seltene Varianten, die der Arzt abklären sollte.
Therapie
Neurodermitis lässt sich bislang nicht heilen. Da sie sich aber auf der Haut abspielt, können Sie den Juckreiz mit rückfettenden Salben und Cremes lindern und so auch einem neuen Schub vorbeugen. Zudem ist es sinnvoll bekannte Auslöser zu meiden.
Blüht die Neurodermitis richtig auf, raten Ärzte meist zu Salben mit so genannten Antihistaminika oder Kortison. Beide Substanzen lindern die Beschwerden enorm. Antihistaminika blockieren die körpereigene Substanz Histamin - sie ist es, die das Jucken verursacht. Kortison ähnelt dem Hormon, das der Körper selbst in der Nebenniere produziert, und sorgt dafür, dass die Entzündung in der Haut zurückgeht.
Kortisontabletten können Kinder am Wachsen hindern
Prinzipiell kann Kortison schwere Nebenwirkungen haben: Blutdruck- und Blutzuckerwerte können steigen, die Haut kann dünner, die Knochen können brüchiger werden. Für Kinder besonders problematisch: Kortison behindert die Knochen beim Wachsen, das Kind kann kleiner bleiben. Häufig sammelt sich auch Fett im Körper, etwa im Gesicht. Ärzte sprechen dann von einem Vollmondgesicht.
Ob solche schweren Nebenwirkungen auftreten, hängt vor allem davon ab, wie und wie viel Kortison in den Körper gelangt und wie lange es verwendet wird. Spritzt der Arzt das Medikament oder nimmt der Patient Kortisontabletten ein, sind schwerere Nebenwirkungen zu befürchten, als wenn der Patient eine kleine Hautstelle eincremt. Denn die Dosis in der Salbe ist so gering, dass nur kleine Mengen an Kortison in den Körper gelangen.
Bedenklicher sind Tabletten. Sie helfen bei einem schweren Neurodermitis-Schub, denn die Dosis in der Pille ist deutlich höher und der Wirkstoff gelangt direkt über den Magen ins Blut. Weil Kortison das Knochenwachstum hemmen kann, sollten Kinder nur für kurze Zeit Kortisonpräparate nehmen.
Generell sollten Sie Kortison nicht länger als einige Tage, höchstens aber zwei Wochen verwenden - nur in bestimmten Ausnahmefällen länger. Danach sollten Sie den Stoff nicht plötzlich absetzen, sondern langsam ausschleichen. Zu der genauen Vorgehensweise fragen Sie Ihren Arzt.
Weitere Mittel gegen das Jucken
Mit Ihrem Arzt können Sie mögliche Alternativen besprechen. Seit 2002 wurden neben Kortisonpräparaten auch so genannte Immunmodulatoren mit den Wirkstoffen Pimecrolimus und Tacrolimus verschrieben, welche die Entzündung hemmen und das Jucken lindern sollten.
Salben mit Immunmodulatoren können ein leichtes Brennen auf der Haut verursachen. Außerdem machen die Wirkstoffe anfälliger für Entzündungen, die von Viren verursacht werden. Ob sich auch das Risiko für Hautkrebs und andere Krebsarten erhöht, konnte die Europäische Arzneimittelbehörde bisher weder beweisen noch widerlegen.
Die Behörde empfiehlt daher, Neurodermitis nur dann mit Tacrolimus oder Pimecrolimus zu behandeln, wenn kortisonhaltige Cremes oder Salben nicht eingesetzt werden können oder wenn eine längere Behandlung die Haut dauerhaft schädigen würde. Aufgrund der geringen Nebenwirkungen werden Immunmodulatoren häufig an empfindlichen Stellen wie auf dem Gesicht, Leisten oder im Genitalbereich aufgetragen. In Kombination mit lokalen Kortisonpräparaten ermöglichen sie eine niedrigere Dosierung des Kortisons. Da keine Langzeitstudien vorliegen, sollten Immunmodulatoren frühestens ab dem dritten Lebensjahr, Tacrolimus sogar erst ab dem 17. Lebensjahr eingesetzt werden.
Gönnen Sie der Haut Öl und Feuchtigkeit
Bei offenen, nässenden oder gar blutig gekratzten Hautstellen, in denen Bakterien ihr Unwesen treiben, verschreibt der Hautarzt zusätzlich ein Antibiotikum. Sind die entzündeten Stellen abgeheilt, müssen Sie die Haut nachbehandeln. Dabei gilt: feucht auf feucht und fett auf trocken. Beruhigt sich die Haut, ist aber noch leicht gerötet, braucht sie viel Wasser. Eine Öl-in-Wasser-Emulsion ist dann das Richtige. Ist die Schutzbarriere der Haut wieder intakt, wird sie mit einer Wasser-in-Öl-Creme wieder geschmeidig. Die jeweilige Mischungsformel steht häufig auf der Verpackung.
Salben, die Urea (Harnstoff) enthalten, helfen und können das Jucken hemmen. Welche Menge Urea Ihre Haut oder die Ihres Kindes benötigt, kann Ihnen der Hautarzt sagen. Allerdings bezahlen die Krankenkassen solche Cremes und Bäder nicht: Sie stufen die Mittel als Pflegemittel und nicht als Medikamente ein.
Phototherapie
In den letzten Jahren hat sich bei Neurodermitis eine weitere Behandlung etabliert: die Phototherapie. Dabei wird die Haut des Patienten mit ultraviolettem Licht bestrahlt, das dämmt ihre Immunantwort. Die aktuelle Leitlinie empfiehlt Ärzten, bei einem akuten, schweren Neurodermitis-Schub die Hochdosis-UVA-1-Therapie und bei einer mittelschweren Neurodermitis die UVB-Therapie einzusetzen. Da diese Behandlung theoretisch das Hautkrebsrisiko erhöht und auch die Haut frühzeitig altern lassen kann, wird die Phototherapie erst ab dem 12. Lebensjahr empfohlen. Zudem sollten zeitgleich mit der UV-Bestrahlung keine so genannten Immunsuppressiva verabreicht werden - Medikamente, die die Funktionen des Immunsystems vermindern.
Tipps
Da die Betroffenen am meisten unter dem Juckreiz leiden, zielen die meisten Tipps darauf ab, den Kontakt mit möglichen Auslösern zu meiden. Dazu gehören zum Beispiel Textilien wie Wolle und Nylon und Körperpflegeprodukte wie Seifen und Badezusätze. Aber auch Verhaltensregeln helfen, die Beschwerden zu lindern. So kann es sich positiv auf den Verlauf der Erkrankung auswirken, wenn Sie Stress meiden und mehr Entspannung in Ihren Alltag bringen.
Expertenrat
Ingrid Moll, Professorin für Dermatologie und Venerologie am Hamburger Universitätsklinikum Eppendorf, antwortet auf Ihre Fragen.
Kann eine Lebensmittel-Allergie eine Neurodermitis auslösen?
Häufig glauben Betroffene, sie hätten den lästigen Hautausschlag, weil sie allergisch auf bestimmte Nahrungsmittel sind. Allergietests konnten das jedoch in den meisten Fällen nicht belegen. Nur bei etwa einem Prozent der Erwachsenen und bei bis zu zehn Prozent der Kinder sind bestimmte Eiweiße in Lebensmitteln die Ursache ihres Leidens. Diese Eiweiße stecken vor allem in Kuhmilch, Hühnereiern, Soja und Erdnüssen. Wer dann nicht streng auf Lebensmittel verzichtet, die diese Proteine enthalten, muss immer wieder mit neuen Schüben rechnen.
Wie finde ich heraus, worauf ich allergisch bin?
Um herauszufinden, worauf die Haut tatsächlich allergisch reagiert, helfen ein Ernährungstagebuch und ein Allergietest beim Hautarzt. Pauschale Allergiker-Diäten dagegen sind nicht ratsam. Neurodermitiker sollten sich ausgewogen ernähren, am besten mit reichlich Obst und Gemüse. Verzichten Sie weitgehend auf Alkohol, Nikotin und Zitrusfrüchte. Sie enthalten Stoffe, welche die Haut reizen.
Stimmt es, dass das Stillen hilft, einer Neurodermitis beim Kind vorzubeugen?
In gewisser Weise ja. Denn in den ersten sechs Monaten baut ein Baby seine Immunabwehr auf. In dieser Zeit schützt die Muttermilch am besten gegen eine mögliche Nahrungsmittelallergie. Wenn Sie zu früh anfangen, Tiermilch zu füttern, kann Ihr Kind eine Allergie gegen tierische Eiweiße entwickeln, die später möglicherweise die Neurodermitis verschlimmert.
Welchen Einfluss hat die Umwelt auf eine Neurodermitis?
Manche Umweltschadstoffe wie fein verteilte Partikel in der Luft aus Autoabgasen oder Ozon stehen im Verdacht. Auch feiner Blütenstaub kann Neurodermitis auslösen, etwa die Pollen von Birke, Hasel, Erle, Gräsern und Kräutern.
Stimmt es, dass zu viel Hygiene Neurodermitis begünstigen kann?
In der Tat ist es so, dass Kinder vom Bauernhof viel seltener Neurodermitis haben als Stadtkinder. Und umgekehrt: Kinder aus der oberen Gesellschaftsschicht leiden überdurchschnittlich häufig unter der Krankheit. Mediziner vermuten, dass die Hygiene dabei eine große Rolle spielt: Das Immunsystem werde bei zu viel Waschen, Putzen und Desinfizieren nicht mehr ausreichend gefordert und schlage daher oft falschen Alarm.
Entwickelt sich aus der Neurodermitis zwangsläufig Asthma oder Heuschnupfen?
Menschen mit Neurodermitis gehören zu den so genannten Atopikern. Neben einer trockenen Haut haben sie andere Entzündungen. Oft sind deshalb allergisches Asthma und Heuschnupfen ständige Begleiter. Das liegt daran, dass alle drei Krankheiten ähnlich ausgelöst werden: Erblich bedingt produzieren die Immunzellen zu viele Antikörper, so genannte Immunglobuline, welche Fremdstoffe von außen attackieren und letztlich Allergien wie Asthma und Heuschnupfen auslösen. Kinder mit schwerer Neurodermitis haben daher ein deutlich erhöhtes Risiko, Asthma und Heuschnupfen zu bekommen.
Welche Rolle spielt die Psyche beim Menschen mit Neurodermitis?
Bei etwa 30 Prozent der Neurodermitiker lösen innere Anspannung, Angst oder Hoffnungslosigkeit neue Schübe aus. Hält die belastende Lebenssituation an und wird der psychische Druck zu groß, werden vermehrt Stresshormone ausgeschüttet. Affektstau nennen Mediziner diesen Zustand. Das ohnehin angeschlagene Immunsystem reagiert extrem empfindlich: Immunzellen werden verstärkt aktiviert und die körpereigene Abwehr schlägt wild um sich. Die Folge: Die Haut entzündet sich und der Juckreiz quält. Manche Menschen reagieren auch auf positiven Stress. Bei ihnen bricht ein neuer Schub erst nach gemeisterter Stressphase aus, wie etwa einer bestandenen Prüfung.